
發佈時間:15:56 2024-05-22

年紀大,眼矇矇,很多長者以為是正常機能退化而輕視。事實上很多眼疾都由視力模糊開始,老年黃斑病變便是其中一種,如果疏於應對,不幸「由乾轉濕」,有可能在短時間內喪失視力。今期眼科醫生就為大家分析老年黃斑病變各種原由及治療方案,助長者消除潛在病變。
八十歲的林婆婆去年接受過白內障手術,視力回復正常,她感恩平日生活不用再「矇查查」,能夠自我照顧。不過,主診醫生發現她的黃斑區出現「乾性」病變,雖然未有損害視力,但提醒她術後必須留意視力變化,一旦視力變差,必須盡早求醫。
林婆婆術後享受了半年視力清晰的日子,每天早上都到住所樓下公園晨運。誰料某天早上起來,發現左眼視力很模糊,特別是中央位置的影像扭曲,家人知悉後立即安排她見醫生,最終證實「乾性」黃斑病變惡化成「濕性」,需要即時治療,在眼內注射藥物。大約兩個月後,她的視力漸漸回復,儘管未能重回病發前的水平,幸能應付到日常生活。
無奈,黃斑病變未必能完全根治,部分病人或需要定期接受藥物注射。林婆婆在完成第一個藥物注射療程後兩個月,病情有復發跡象,需要再接受藥物注射。她坦言,頻繁用藥對其經濟及心理造成負擔,希望能夠盡早穩定病情,減少覆診及用藥次數。慶幸的是,在接受了一年半多的定期藥物注射後,她的病情穩定下來,醫生認認為可以嘗試停止注射藥物,過去一年也沒有復發,視力也未有再衰退。
乾性病變 不易察覺
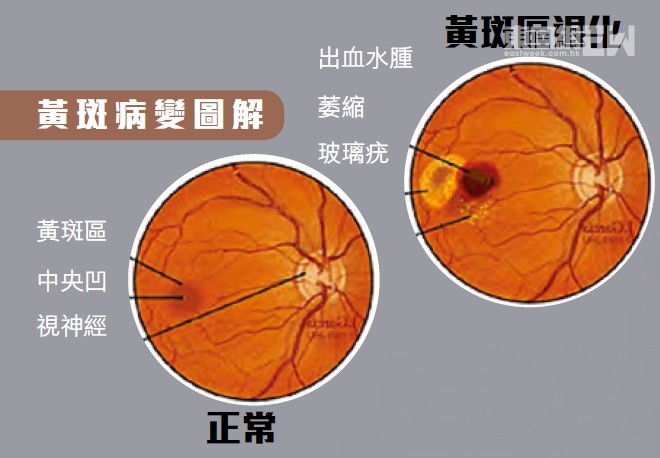
仁安醫院眼科中心總監、眼科顧問醫生陳志宏說,黃斑區位處視膜網最中央,負責中心視力及分辨顏色,是視網膜中感光神經細胞最密集的地方,對顏色及光線的敏感度最高,一旦發生病變,中心視力隨時受損。像林婆婆這類個案因退化而形成,屬「老年黃斑病變」。他指出,老年黃斑病變大多在五十五歲後出現,年紀愈大,病發風險愈高。
老年黃斑病變可以分為「乾性」及「濕性」,林婆婆最初被發現出現輕微「乾性」病變,未有任何症狀,但實情是它會蠶食視力,影響日常生活。陳醫生說,黃斑點退化可以令中央視力模楜、視物扭曲變形,甚至影響分辨顏色的能力,乾性患者的視力下降速度相對緩慢,但有機會發展為「濕性」黃斑病變而有機會致盲。
「乾性」及「濕性」黃斑病變在病理上不盡相同,惟只要及早發現,有助減慢視力衰退。先談「乾性」,陳醫生指大約九成個案屬於此類︰「眼球的感光細胞會排出新陳代謝物,視網膜色素上皮原本會清理這些代謝物,惟當年紀退化,代謝物無法完全清走,便會在黃斑區積聚稱為玻璃疣(Drusens)的物質,並且慢慢引致色素上皮萎縮,導致感光細胞退化,最終損害視力。」
濕性病變 奪走視力
至於「濕性」,雖然僅佔整體個案百分之十,但就有突如其來的破壞力。陳醫生說,「濕性」黃斑病變是脈絡膜血管增生所致,這些增生血管相對脆弱,容易滲漏及出血,滲漏可以積聚於黃斑區使其出現水腫,一旦破裂,甚至會出血,視力可以在短時間內急速下降,尤其視野中央位置可被永久破壞。
陳醫生更提到,部分「濕性」黃斑病變個案可以致盲,其中佔大約四成是瘜肉狀脈絡膜血管病變(Polypoidal Choroidal Vasculopathy, PCV)。由於身體出現過多血管內皮生長因子蛋白質,血管會增生成瘜肉狀,瘜肉的血管會滲出血液至黃斑區,如果破裂,有機會出現嚴重及較大範圍的黃斑出血,嚴重影響視力。
及早診斷 延緩衰退
陳醫生明言,如果視力突然或持續下降,必須盡早尋求診斷,尤其部分長者誤把病變當作白內障,因而延誤了治療。
要判斷眼睛出現哪種病變,陳醫生指臨床問症是第一步,包括視力模糊發生及持續的時間、影響旁邊或中央視野,然後透過儀器檢查作進一步斷症,最基本是放大瞳孔,利用眼底鏡檢查眼底,已能確定病變位置,並能評估到有否出現水腫及出血,或是代謝物積聚情況。
當被評定為「濕性」黃斑病變,需要進行「光學相干斷層掃描」(Optical Coherence Tomography, OCT),利用雷射及光學原理對黃斑區進行分析,記錄「濕性」變化及嚴重程度,協助制訂治療方案。有時候患者或需要進行「眼底螢光造影」及「靛青綠血管造影」,經靜脈將造影劑注入血管以把病情分類。
眼內注射 防止惡化
提到治療,陳醫生指「乾性」黃斑病變沒有根治方法,無法逆轉,唯一目的是避免病情演變成「濕性」︰「改善生活習慣是可以減低惡化機會,吸煙是最主要風險因素,兩者有着密切關係,患者必須戒煙。外出時,建議佩戴太陽眼鏡以防紫外線,另外控制三高也是同樣重要。」
治療「濕性」黃斑病變就相對複雜及時間漫長。陳醫生說,最普遍是在患者的眼內玻璃體腔內注射俗稱「眼底針」的抗血管內皮生長因子(anti-VEGF),原理是透過阻斷誘導血管新生的因子(VEGF),藉此減低病理性血管生成,同時可以減低血管滲漏及出血。針對已經生成的血管,藥物未必可以完全使其萎縮,但能夠發揮穩定血管作用,讓積血慢慢消退。
以往,抗血管內皮生長因子藥物主要有三種,其中一款原本用於治療癌症,其後經證實能治療「濕性」黃斑病變,惟現時僅屬「非註冊標籤用途」,主要在私營醫療市場使用。陳醫生稱,三種藥物均能防止病情惡化及減慢視力損失,如何選擇用藥,則要視乎患者實際病情及個人需要。
療程上,陳醫生指傳統做法是注射三針,每針之間相隔四個星期,依據患者狀況再決定往後治療安排。他舉例,部分患者完成基礎療程後水腫已經消散,可以選擇停藥一段時間,定期監察病情是否復發;亦有患者在療效過後再次出現水腫,就要繼續接受注射,個案中的林婆婆正是如此。
雙抗藥物 療程較疏
近年就有些新型藥物改善情況,其中一種是雙抗眼內注射藥物(Dual Inhibition),它能同時抑制血管內皮生長因子及血管生成素,能夠穩定血管減少滲漏,減低復發風險,而最大好處是有機會減少注射頻率,完成了頭三針後,患者可以拉長注射間距至三至四個月一針。
「老年黃斑病變跟許多疾病一樣,在病情相對輕微時及早發現,有機會回復至病發前的狀態。假如不幸演變成『濕性』病變,即使水腫消散,視網膜色素內皮細胞也可能會萎縮而形成疤痕,造成中央視力永久缺損。正因如此,我們建議六十歲以上人士,每年接受眼科檢查,務求盡早識別包括黃斑病變、青光眼及白內障在內的眼科疾病。」
除了年年驗眼,定期自我檢查也是一個篩檢的好方法,陳醫生就建議長者使用「阿姆斯勒柵格」驗眼。只需要將印有方格的紙張放於視平線約三十三厘米,一隻眼睛張開,一隻眼睛遮閉,逐隻眼睛凝視方格中心黑點,如果發現線條扭曲或黑點中心出現空缺,或意味黃斑點出現問題,最好盡快正視。
黃斑病變年輕人也有
經常聽到「老年黃斑病變」,或先入為主以為是老人病,其實它只是黃斑病變其中一類,後生一輩原來亦會患上這種眼疾,絕對是任何年齡人士也不可忽視。
香港眼科學會及香港眼科醫學院去年就指,本地黃斑病變個案連年上升,十年內增逾一點五倍,當中更不乏年輕患者。仁安醫院眼科中心總監、眼科顧問醫生陳志宏對此表示,年輕患者病發主要由其他風險因素所致,包括深近視,所表現的徵狀與老年黃斑病變相似。
此外,糖尿病、眼球曾經受創或曾經視網膜脫落,也可以導致黃斑病變,故此在診斷時必須留意這些高危因素。
老年黃斑病變兩大種類
| 種類 | 乾性 | 濕性 |
| 成因 | 黃斑區積聚「玻璃疣」物質,色素上皮細胞萎縮令感光細胞退化。 | 脈絡膜血管增生 |
| 患者比例 | 90% | 10% |
| 視力變化 | 相對緩慢 | 視力缺損急速 |
| 病徵 | 視力模糊、視野中心出現暗點、視物扭曲變形。 | 濕性患者可於幾日內出現相關病徵,甚至數日內失去視力。 |
| 治療 | 透過改善生活習慣延緩退化 | 注射抗血管內皮生長因子藥物 |























